|
|
 |
 |
Περιοχή Κοινού |
| |
transplantation  Μεταμοσχεύσεις Ιστών και Οργάνων του Αλκ. Κωστάκη Μεταμοσχεύσεις Ιστών και Οργάνων του Αλκ. Κωστάκη |
| Μεταμοσχεύσεις Ιστών και Οργάνων του Αλκ. Κωστάκη |
| |
| Πηγές Μοσχευμάτων |
| |
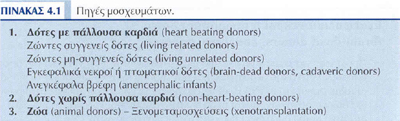 |
Το βασικότερο στοιχείο για την ανάπτυξη των μεταμοσχευτικών προγραμμάτων είναι η αξιοποίηση των μοσχευμάτων. Οι πηγές των μοσχευμάτων σήμερα ταξινομούνται σύμφωνα με τον πίνακα 4.1.
ΔΟΤΕΣ ΜΕ ΠΑΛΛΟΥΣΑ ΚΑΡΔΙΑ (HEART BEATING DONORS)
Ζώντες δότες
Οι ζώντες δότες είναι άτομα απόλυτα υγιή, ιστοσυμβατά με το λήπτη, που μπορούν να προσφέρουν είτε ένα όργανο από τα διπλά, όπως ο νεφρός, είτε ένα τμήμα μονήρους οργάνου, όπως λοβό ή τμήμα ήπατος, ουρά παγκρέατος, λοβό πνεύμονα ή ακόμη και άλλον ιστό, όπως μυελό των οστών. Οι συγγενείς δότες είναι μέλη της ίδιας οικογένειας. Οι ιδανικότεροι συγγενείς δότες είναι οι πανομοιότυποι δίδυμοι. Η προσφορά μοσχεύματος από δότη μη συγγενή εξ αίματος υπόκειται σε ειδική νομοθεσία και επιτρέπεται μόνον σε συγγενείς εξ αγχιστείας (π.χ. συζύγους), σε άτομα έχοντα συναισθηματική σχέση ή ακόμη, σε άτομα που δεν γνωρίζονται μεταξύ τους αλλά έχουν δηλώσει επισήμως σε Μεταμοσχευτικά Κέντρα ή Υπηρεσίες Συντονισμού Μεταμοσχεύσεων την επιθυμία να γίνουν δωρητές οργάνων εν ζωή. Αυτό γίνεται προκειμένου να περιορισθούν συναλλαγές ανεπίτρεπτες ηθικά (π.χ. οικονομικές) που αμαυρώνουν τον ανθρωπιστικό χαρακτήρα της δωρεάς οργάνων. Στη χώρα μας, συμφωνά με την παρούσα νομοθεσία (Νόμος 273/1999) δεν επιτρέπεται η χορήγηση μοσχευμάτων από μη συγγενείς έγγαμους δότες, παρά μόνο μεταξύ συζύγων.
Η μεταμόσχευση στην περίπτωση του ζώντα δότη γίνεται προγραμματισμένα, μετά την ολοκλήρωση του ελέγχου ιστοσυμβατότητας μεταξύ δότη και λήπτη. Στην περίπτωση των ζώντων δοτών, απόλυτα υγιή άτομα υποβάλλονται σε σοβαρή χειρουργική επέμβαση προκειμένου να προσφέρουν ένα μέρος του σώματος τους σε άλλον άνθρωπο. Έτσι, η προεγχειρητική εκτίμηση του υποψηφίου ζώντα δότη αφορά:
1)την εκτίμηση του ύψους του περιεγχειρητικού κινδύνου που πρόκειται να διατρέξει ο ίδιος,
2)τη λειτουργικότητα του δωριζόμενου οργάνου και
3)τη λειτουργικότητα του εναπομείναντος οργάνου, δεδομένου ότι ο δότης μετά τη χειρουργική επέμβαση μέλλεται να επιβιώσει για το υπόλοιπο της ζωής του μόνον με αυτό.
Τα μοσχεύματα που προέρχονται από ζώντες δότες έχουν τα εξής πλεονεκτήματα:
1) απουσιάζουν οι βλάβες που παρατηρούνται κατά τη συντήρηση του εγκεφαλικά νεκρού δότη στη ΜΕΘ,
2) ελαχιστοποιούνται οι βλάβες που προκαλούνται κατά τη χειρουργική αφαίρεση του μοσχεύματος από το δότη, καθώς πρόκειται για προγραμματισμένη επέμβαση επί υγιούς, αιμοδυναμικά σταθερού και άριστα οξυγονωμένου ατόμου και
3) ελαχιστοποιείται ο χρόνος ψυχρής ισχαιμίας του μοσχεύματος (δηλαδή, ο χρόνος που το μόσχευμα παραμένει χωρίς αιμάτωση, μέσα στο ψυχρό διάλυμα συντήρησης), καθώς η χειρουργική επέμβαση στο λήπτη και η τοποθέτηση του μοσχεύματος γίνεται αμέσως μετά την αφαίρεση του μοσχεύματος από το δότη. |
| |
 |
Εγκεφαλικά νεκροί ή πτωματικοί δότες brain-dead donors, cadaveric donors)
Πρόκειται για άτομα με εγκεφαλικό θάνατο, που ήδη νοσηλεύονται σε μονάδες εντατικής θεραπείας και συντηρούνται υπό μηχανικό αερισμό, αιμοδυναμική και μεταβολική υποστήριξη, μέχρις ότου ληφθεί απόφαση για δωρεά οργάνων. Αυτοί οι δότες αποτελούν σήμερα και τη μεγαλύτερη πηγή μοσχευμάτων. Οι καταστάσεις κατά τις οποίες επιτρέπεται να δοθούν για μεταμόσχευση τα όργανα του εγκεφαλικά νεκρού ατόμου παρουσιάζονται στον πίνακα 4.2. |
| |
ΠΤΩΜΑΤΙΚΟΙ ΔΟΤΕΣ ΧΩΡΙΣ ΠΑΛΛΟΥΣΑ ΚΑΡΔΙΑ
Οι πτωματικοί δότες χωρίς πάλλουσα καρδιά είναι σχετικά λίγοι. Πρόκειται για άτομα που χάνουν τη ζωή τους αιφνίδια, π.χ. λόγω καρδιακής ανακοπής, μέσα σε νοσοκομείο ή ασθενοφόρο και δεν ανταποκρίνονται στις άμεσα παρεχόμενες προσπάθειες καρδιοπνευμονικής αναζωογόνησης. Από αυτούς μπορεί αν γίνει λήψη νεφρών κυρίως, αφού τηρηθούν οι νόμιμες διαδικασίες για την αφαίρεση οργάνων. Προκειμένου να αποφευχθούν οι ισχαιμικές βλάβες στα όργανα, οι δότες αυτοί υποστηρίζονται ανάλογα με τις υπάρχουσες συνθήκες, με συνεχή καρδιοπνευμονική αναζωογόνηση ή εφαρμογή εξωσωματικής κυκλοφορίας με οξυγονωτή ή με μηχανική αντλία καρδιακών μαλάξεων. Για να περιορισθεί ο χρόνος θερμής ισχαιμίας, δηλαδή η παραμονή του οργάνου χωρίς αιμάτωση και προκληθούν μη αναστρέψιμες βλάβες (θρόμβωση και αυτόλυση), η αφαίρεση των μοσχευμάτων γίνεται όσο το δυνατόν πιο σύντομα και εκπλύνονται με ψυχρό διάλυμα συντήρησης, με το οποίο κατόπιν συντηρούνται μέχρι τη μεταμόσχευση τους.
ΑΝΕΓΚΕΦΑΛΑ ΒΡΕΦΗ
Αποτελούν μια ιδιαίτερη κατηγορία πηγής μοσχευμάτων, εξαιρετικά σπάνια, που αφορά σε βρέφη που γεννώνται χωρίς να έχουν αναπτυχθεί τα εγκεφαλικά τους ημισφαίρια, ενώ τα λοιπά όργανα έχουν φυσιολογική ανάπτυξη και λειτουργία. Ευτυχώς, σήμερα με την ανάπτυξη της προγεννητικής υπερηχογραφίας, έχουν περιορισθεί οι περιπτώσεις τέτοιων γεννήσεων. Τα βρέφη αυτά υποστηρίζονται σε ΜΕΘ μέχρι να επέλθει ο θάνατος του εγκεφαλικού στελέχους και κατόπιν υποβάλλονται στα κριτήρια του εγκεφαλικού θανάτου, προκειμένου να ληφθούν όργανα για μεταμόσχευση. Αν και έχουν πραγματοποιηθεί επιτυχείς μεταμοσχεύσεις από τέτοιους δότες, υφίστανται αντιρρήσεις για την ορθότητα της αξιοποίησης αυτών των μοσχευμάτων.
ΞΕΝΟΜΕΤΑΜΟΣΧΕΥΣΗ
Προκειμένου να αντιμετωπισθεί η έλλειψη μοσχευμάτων, έχουν γίνει προσπάθειες να χρησιμοποιηθούν μοσχεύματα από το ίδιο ζωικό είδος με τον άνθρωπο, όπως από κουνέλι, βαβουίνο, χοίρο, χιμπαντζή και πρόβατο. Η πιο πρόσφατη προσπάθεια έγινε στο Πανεπιστήμιο του Pittsburgh, USA, από τον Καθ. Τ. Starzl και αφορούσε μεταμόσχευση ήπατος βαβουίνου σε ασθενή, που μετά τη μεταμόσχευση επιβίωσε για 72 ημέρες. Προβλήματα ηθικοδεοντολογικά, ανοσολογικά, χειρουργικής τεχνικής και ο κίνδυνος μετάδοσης ζωονόσων ερευνώνται, προκειμένου να διαπιστωθεί η ωφέλεια και ασφάλεια της μεθόδου.
Η ανάπτυξη των διαγονιδιακών (transgenic) μοντέλων που πιθανόν να επιλύσουν πολλά από τα ανοσολογικά προβλήματα των μεταμοσχεύσεων, αποτελεί ακόμη ένα πολλά υποσχόμενο πρόγραμμα, στόχος του οποίου είναι η εξασφάλιση άριστης ποιότητας μοσχευμάτων, σε επαρκή αριθμό και στον επιθυμητό χρόνο, έτσι ώστε η μεταμόσχευση να γίνεται πλέον προγραμματισμένα και να έχει την καλύτερη δυνατή έκβαση. |
| |
 |
ΣΥΝΑΙΝΕΣΗ ΓΙΑ ΤΗ ΔΩΡΕΑ ΟΡΓΑΝΩΝ
Ο τύπος της συναίνεσης για τη δωρεά οργάνων από εγκεφαλικά νεκρό δότη διαφέρει μεταξύ των χωρών. Η συναίνεση ζητείται από τους οικείους στις ΗΠΑ, χώρες λατινικής Αμερικής, Μ. Βρετανία, Ιρλανδία, Δανία, Ολλανδία, Γερμανία και Ελλάδα. Η συναίνεση είναι υποτιθέμενη εφόσον δεν υπάρχει εν ζωή αρνητική έγγραφη δήλωση του θανόντος (εικαζόμενη συναίνεση) σε Φινλανδία, Ισπανία, Πορτογαλία, Ιταλία, Βέλγιο, Γαλλία, Λουξεμβούργο, Αυστρία, Σουηδία, Τσεχία, Σλοβενία, Ουγγαρία και Πολωνία.
Η ελληνική νομοθεσία (Νόμος 273/1999, περί Μεταμοσχεύσεων ανθρωπίνων ιστών και οργάνων) θέτει ως προϋπόθεση για τη δωρεά οργάνων από εγκεφαλικά νεκρό δότη, τη συμπλήρωση του Φύλλου Διάγνωσης και Πιστοποίησης του Εγκεφαλικού θανάτου, (Πίνακας 4.3). |
| |
 |
ΚΡΙΤΗΡΙΑ ΑΚΑΤΑΛΛΗΛΟΤΗΤΑΣ ΔΟΤΩΝ ΚΑΙ ΜΟΣΧΕΥΜΑΤΩΝ
Η έγκαιρη αναγνώριση των ασθενών που έχουν μεγάλη πιθανότητα, λόγω της βαρύτητας της κατάστασης τους, να εξελιχθούν σε εγκεφαλικά νεκρούς δότες οργάνων, είναι πολύ σημαντική. Αρχικά, όπως είναι αυτονόητο, όλες οι θεραπευτικές προσπάθειες στρέφονται προς την κατεύθυνση της διάσωσης του ασθενούς. Από τη στιγμή όμως, που η μάχη για τη ζωή έχει χαθεί και η διάγνωση του εγκεφαλικού θανάτου είναι πλέον αδιαμφισβήτητη, οι προσπάθειες στρέφονται προς την κατεύθυνση της υποστήριξης των οργάνων που είναι ενδεχόμενο να δοθούν για μοσχεύματα. Η υποστηρικτή αγωγή των οργάνων ως μοσχευμάτων σταματά μόνον εφόσον αυτά κριθούν ακατάλληλα για μεταμόσχευση ή υπάρξει αμετάκλητη άρνηση των οικείων του εγκεφαλικά νεκρού για τη δωρεά των οργάνων του. |
| |
 |
Τα γενικά κριτήρια ακαταλληλότητας και αποκλεισμού ενός δότη περιλαμβάνονται στον πίνακα 4.4 και τα ειδικά κριτήρια αποκλεισμού κάθε οργάνου ως μοσχεύματος στον πίνακα 4.5. |
| |
 |
| Όταν πιθανολογείται από το ιστορικό τοξικός ή λοιμώδης παράγων που μπορεί να επέφερε το θάνατο του δότη ή που μπορεί να προκαλέσει βλάβη στο λήπτη, τότε η λήψη μοσχευμάτων αποκλείεται. Η πολυήμερη -συνήθως, περισσότερο από 5 ήμερες - παραμονή του δότη στη ΜΕΘ και ανάλογα με τις συνθήκες συντήρηση του, μπορεί να αποτελέσει κριτήριο αποκλεισμού των μοσχευμάτων, λόγω του κινδύνου μικροβιακού αποικισμού των. Ο μικροβιακός αποικισμός των μοσχευμάτων, μπορεί να έχει καταστροφικές συνέπειες για το λήπτη, όπως η ανάπτυξη ανεξέλεγκτης λοίμωξης, λόγω της ανοσοκαταστολής. Κάθε όργανο κρίνεται χωριστά, από λειτουργικής απόψεως, προκειμένου να κριθεί κατάλληλο για μεταμόσχευση, (Πίνακας 4.6). |
| |
 |
Η πολυμετάγγιση αποφεύγεται, όταν είναι εφικτό, για να μην επηρεάζεται η εργαστηριακή εικόνα του δότη, π.χ. ψευδώς αρνητικά αποτελέσματα ελέγχου για HIV σε πολυμεταγγισμένο ασθενή και απώτερη ανάπτυξη συνδρόμου επίκτητης ανοσοποιητικής ανεπάρκειας (AIDS) στους λήπτες των μοσχευμάτων. Για το σκοπό αυτό, ορός αίματος που λαμβάνεται κατά την εισαγωγή του ασθενή στο νοσοκομείο φυλάσσεται σε βαθιά κατάψυξη, για κάθε μελλοντικό εργαστηριακό έλεγχο.
Τον τελικό λόγο για την καταλληλότητα των οργάνων έχει η μεταμοσχευτική ομάδα. Ο κάθε μεταμοσχευτής - χειρουργός κατά τη διάρκεια της συγκομιδής των οργάνων από το δότη στο χειρουργείο, κάνει μακροσκοπική εκτίμηση (ανατομική και μορφολογική) της καταλληλότητας του αντιστοίχου οργάνου. Η βιοψία από το μόσχευμα πριν την πραγματοποίηση της επέμβασης στο λήπτη δίνει χρήσιμες πληροφορίες και είναι απαραίτητη για τα μοσχεύματα που φαινομενικά είναι σε οριακή κατάσταση (ττ.χ. ήπαρ με λιπώδη διήθηση, καρδιά με αθηρωματικά αγγεία ή όργανα με ισχαιμικές αλλοιώσεις). |
| |
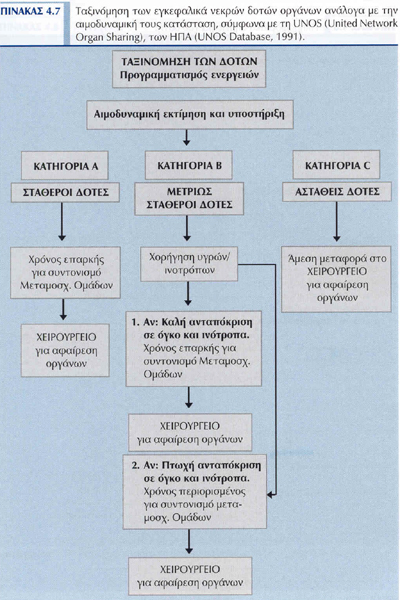 |
ΤΑΞΙΝΟΜΗΣΗ ΤΩΝ ΔΟΤΩΝ
Σύμφωνα με την UNOS (United Network Organ Sharing), των ΗΠΑ, οι εγκεφαλικά νεκροί δότες οργάνων, ανάλογα με την αιμοδυναμική τους κατάσταση και κατ επέκταση, με τον προβλεπόμενο χρόνο πραγματοποίησης της χειρουργικής επέμβασης για τη συγκομιδή των μοσχευμάτων, ταξινομούνται σε τρεις κατηγορίες: Α, Β και C, (Πίνακας 4.7). Η ταξινόμηση αυτή γίνεται με σκοπό τον καλύτερο συντονισμό των Μεταμο-σχευτικών Ομάδων, τον προγραμματισμό των ενεργειών της ΜΕΘ που βρίσκεται ο δότης και τον ακριβέστερο προσδιορισμό του χρόνου πραγματοποίησης της χειρουργικής επέμβασης, ώστε να μην χάνεται πολύτιμος χρόνος που αποβαίνει σε βάρος της έκβασης μιας μεταμόσχευσης. |
| |
 |
Τα στοιχεία του δότη πρέπει να αναφέρονται στο πληροφοριακό σημείωμα που συνοδεύει κάθε μόσχευμα και αποστέλλεται στο φορέα που ελέγχει και συντονίζει τις μεταμοσχεύσεις σε κάθε χώρα, προς ενημέρωση των Μεταμοσχευτικών Ομάδων. Αυτό περιέχει τα εξής στοιχεία, (Πίνακας 4.8).
Η προτεραιότητα μεταξύ των υποψηφίων ληπτών καθορίζεται με βάση τα εξής στοιχεία:
1) ιστοσυμβατότητα μεταξύ δότη/λήπτη (ταυτοποίηση αίματος ως προς ΑΒΟ, παράγοντα Rh και σύστημα αντιγόνων όπως τα HLA (Ηυman Leucocyte Antigens) ανάλογα με το όργανο,
2) το χαρακτήρα του επείγοντος (π.χ. κεραυνοβόλος ηπατική ανεπάρκεια),
3) τη βαρύτητα της νόσου,
4) το χρόνο αναμονής στον κατάλογο υποψηφίων ληπτών,
5) την ηλικία του λήπτη και
6) τη σωματική διάπλαση και το βάρος σώματος του λήπτη, σε σχέση με αυτά του δότη. |
| |
| |
|
| Φιλική εκτύπωση του αρθρου |
| |
|
 |
|











